Details
Kom samen met je collega!
Abonnees van GZ-Psychologie en Kind & Adolescent Praktijk ontvangen € 40,- korting bij inschrijving voor het congres.Algemeen
Vr 23 mei 2025
08.45-16.40
Van der Valk Hotel
Hoofdveste 25
3905 NJ Houten
Tarieven
- Regulier tarief
- € 399
- Abonnee tarief
- € 359
- NVO tarief
- € 359
Over dit congres
Effectieve interventies in de praktijk bij suïcidaal gedrag
Suïcidaliteit is voor de professional in de GGZ één van de moeilijkste problemen/indicaties om te behandelen. Er hangt nogal wat van af en het brengt veel zorgen voor de behandelaar met zich mee. Ook een onterechte druk op de behandelaar om van te voren in te schatten of een cliënt wel of geen suïcide gaat plegen. Daarom bieden wij tijdens het congres Behandeling van suïcidaliteit veel aandacht aan simpele interventies (waaronder signaleringsplannen) die in de praktijk goed werken.
Jouw rol als behandelaar bij complexe suïcidaliteit
In 2023 kozen 1862 mensen ervoor om hun leven te beëindigen. Gemiddeld plegen 5 mensen per dag zelfmoord. Voor hulpverleners kan het begeleiden van cliënten met suïcidale gedachten en gevoelens een complexe uitdaging zijn, zeker bij bijkomende problematiek zoals depressie, persoonlijkheidsstoornissen, ontwikkelingsstoornissen, angst- of dwangstoornissen, of autisme. Wat zijn jouw mogelijkheden als behandelaar, maar ook je beperkingen? Welke verantwoordelijkheden heb je, en wat valt daarbuiten?
Programma highlights
- Wat is er bekend over het effect van psychotherapie op suïcide ideatie en suïcidepogingen?
- Medicamenteuze en neuromodulatoire behandeling van suïcidaliteit
- Het zorgvuldig beluisteren van stervenswensen
- Aangepaste EMDR-behandeling voor het behandelen van suïcidale intrusies
- Autisme en suïcidaal gedrag: effectieve strategieën voor beoordeling en behandeling
- Signalen van schulden en suïcidaliteit: wat kun jij doen?”
Waarom deelnemen aan dit congres?
Leer praktische vaardigheden en ontvang tips voor het inzetten van signaleringsplannen, bespreken van stervenswensen en behandelen van suïcidale intrusies. Ontvang de nieuwste inzichten uit wetenschap en praktijk om effectief en verantwoord te handelen bij complexe situaties.
Factsheet
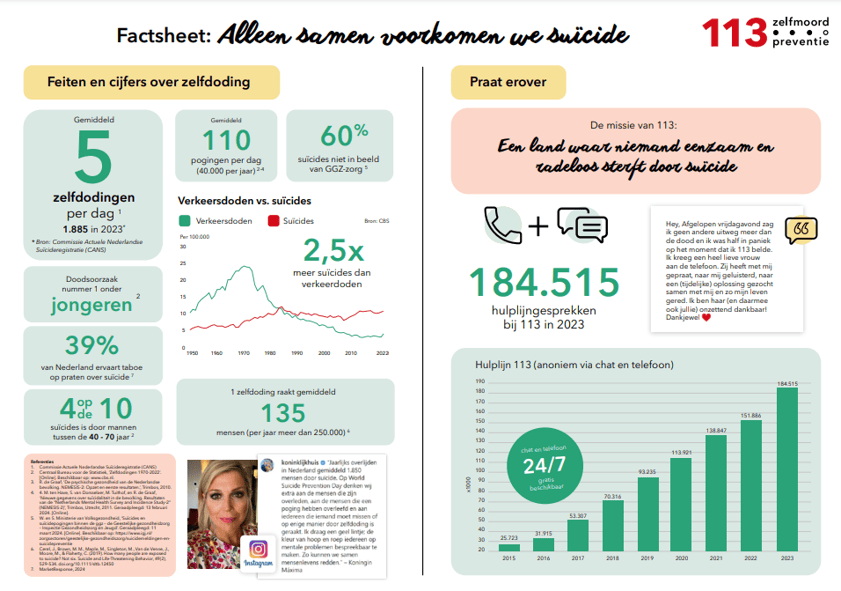
Praktisch
Voor wie?
Het congres is bestemd voor hulpverleners in de (specialistische) GGZ: psychiaters, klinisch-psychologen, psychotherapeuten en GZ-psychologen, sociaal psychiatrisch verpleegkundigen, verpleegkundig specialisten, maar is ook geschikt voor hulpverleners in de basis-GGZ, zoals huisartsen en praktijkondersteuners.
Accreditatie
Accreditatie is goedgekeurd door:
- VSR: 5 punten
- Accreditatiebureau Kwaliteitsregister V&V en Register Zorgprofessionals: 5 punten
- NVvP: 5 punten
Accreditatie wordt aangevraagd bij FGzPT, NIP en VGCt.
Vul jouw relatienummer in op het inschrijfformulier als je hiervoor in aanmerking wilt komen. We kunnen helaas niet garanderen dat aangevraagde accreditatiepunten worden toegekend.
Heb je een suggestie voor accreditatie van een bepaalde beroepsvereniging? E-mail dan jouw verzoek naar henriette.boven@bsl.nl. Wij zullen bij relevante aanvragen én meerdere aanvragen het verzoek in overweging nemen.
Tarieven
- €399 | Regulier tarief
- €359 | Abonnee tarief *
- €359 | NVO tarief
- €899 | Commercieel tarief
Alle tarieven zijn exclusief btw. Bekijk de annuleringsvoorwaarden hier.
*Voor abonnees GZ-Psychologie en Kind & Adolescent Praktijk
Programma
Sisco van Veen opent het congres samen met drie ervaringsdeskundigen. Gedurende de dag delen deze deskundigen hun mening en visie over het recent besproken onderwerp.
Panel ervaringsdeskundigen:
- Koos de Boed, ervaringsdeskundige, Landelijk Coördinator, Stichting Suïcide Preventie Centrum
- Antwan Wiersma, nabestaande, initiatiefnemer stichting Aurora
- Jonneke Raijer, ervaringsdeskundige suïcidaliteit, angst en eetstoornissen
In deze presentatie kijken we naar de stand van suïcidepreventie en zoomen we in op ontwikkelingen op het gebied van suïcidepreventie bij een doelgroep die steeds meer aandacht vraagt: de jongvolwassenen. Waar liggen de zorgen en vooral: wat heeft deze groep nodig van ons om goed geholpen te worden?
Geldzorgen, armoede en schulden vormen steeds vaker een bron van zorgen en wanhoop. Omdat mensen met schulden een risicogroep zijn als het gaat om suïcidaliteit, is vroegtijdige signalering van groot belang. “Zelfmoordpreventie begint bij de eerste onbetaalde rekening” zegt trainer, lector en hoogleraar schuldenproblematiek Nadja Jungmann. Daarom doet Jungmann de oproep: weet jij of jouw cliënt financiële problemen heeft? Hoe herken je de signalen en wat kun je doen?
Hoe effectief is psychotherapie voor suïcidaliteit?
Suïcide ideatie (actief overwegen van, en denken aan zelfdoding) en suïcidepogingen komen veel voor onder cliënten in de ggz. Werkt het om dit te behandelen met psychotherapie en moet de behandeling zich dan richten op suïcidaliteit? Deze lezing geeft een kritische beschouwing van wetenschappelijk onderzoek over het effect van verschillende soorten psychotherapie op suïcide ideatie en suïcidepogingen.
Wat heb je geleerd na het bijwonen van deze lezing?
- Wat is er bekend over het effect van psychotherapie op suïcide ideatie en suïcidepogingen?
- Hoe kunnen we onderzoeksresultaten kritisch interpreteren?
- Welke opties zijn er voor behandelaren?
Medicamenteuze en neuromodulatoire behandeling van suïcidaliteit
Suïcidaliteit is een complex fenomeen en vraagt vaak om een brede en multidisciplinaire aanpak. Maar is er ook plek voor biologische behandelingen als medicatie en neuromodulatie? In deze lezing worden de nieuwe inzichten over biologische behandelingen voor suïcidaliteit besproken. Je leert wat de rol van antidepressiva, antipsychotica, stemmingsstabilisatoren, benzodiazepines, ketamine, ECT en rTMS is en hoe deze effectief zijn tegen suïcidaliteit.
Na deze lezing weet je:
- Welke biologische behandelingen effect lijken te hebben op de suïcidaliteit zelf
- Welke biologische behandelingen het risico op suïcidaliteit lijken te verlagen bij een specifieke stoornis
- Van welke biologische medicijnen je niet veel hoeft te verwachten of die je moet vermijden
Hoe ga je op een goede, betekenisvolle manier om met doodswensen van ouderen die niet ernstig ziek zijn? In deze lezing zal Els van Wijngaarden – aan de hand van verhalen van ouderen zelf – reflecteren op deze vraag. Ze zal stilstaan bij de ervaringswereld van de betreffende ouderen. Ook zal ze ingaan op de verschillende vormen waarin zo’n stervenswens zich kan voordoen. Daarnaast zal ze stilstaan wat het van jou als betrokken zorgverlener vraagt als mensen een dergelijke doodswens uitten: hoe ga je hierover in gesprek? En: wat vraagt dit van jezelf?
Wat heb je geleerd na het bijwonen van deze lezing?
- Meer inzicht in de diversiteit van doodswensen/stervenswensen
- Meer inzicht in de verschillende betekenissen die de uiting van een doodswens/stervenswens kan hebben
- Meer inzicht in het belang van goed luisteren met een focus op begrijpen in plaats van reageren
Sessies
Steeds meer onderzoek toont bewijs voor de aanwezigheid van intrusieve suïcidale beelden bij diverse groepen, zoals depressieve patiënten en adolescenten. Onze gerandomiseerde klinische trial heeft aangetoond hoe een aangepaste EMDR behandeling (binnen het project genoemd EMDT; Eye Movement Dual Task) als aanvulling op de reguliere zorg de ernst van suïcidale intrusies vermindert. In deze sessie bespreken we de resultaten, kenmerken, en uitingen van suïcidale intrusies, evenals hoe ze het beste kunnen worden uitgevraagd.
Wat heb je geleerd na het bijwonen van deze sessie?
- Wanneer een korte aanvullende behandeling gebaseerd op EMDR kan worden toegepast bij het behandelen van suïcidale intrusies
- De specifieke effecten van de behandeling op de suïcidale intrusies (flashforwards)
- Herkennen en uitvragen bepaalde kenmerken en uitingen van de suïcidale intrusies
Suïcidaal gedrag bij volwassenen met autisme komt veel vaker voor dan lange tijd werd aangenomen. Helaas is er nog steeds onvoldoende bekend over de juiste behandelstrategieën, wat leidt tot schadelijke gevolgen voor zowel patiënten als hun naasten. Daarnaast ervaren behandelaren vaak handelingsverlegenheid, frustratie en angst bij het aanpakken van deze complexe problematiek.
Wat heb je geleerd na het bijwonen van deze sessie?
- Herkennen van risicofactoren en signalen van suïcidaliteit bij volwassenen met autisme
- De problematiek omzetten in een casusconceptualisatie om gerichte behandelstappen te formuleren
- Suïcidaliteit op een effectieve manier bespreekbaar te maken, omgaan met eigen angsten en je krijgt praktische handvatten in de omgang met suïcidaliteit
Bij de preventie, diagnostiek en behandeling van suïcidaliteit kunnen diverse vragen rijzen omtrent verplichtingen, geheimhouding en juridische kaders. Zorgverleners, zorgaanbieders en patiënten hebben rechten en plichten op het gebied van suïcidepreventie. Hoe moet vanuit juridisch perspectief worden omgegaan met het medisch beroepsgeheim wanneer een patiënt suïcidaal is? Welke ruimte bieden juridische kaders om een autonomie bevorderend-beleid te voeren bij persisterende suïcidaliteit? En hoe moet worden gehandeld in geval van een suïcide of suïcidepoging met ernstig letsel?
Wat heb je geleerd na het bijwonen van deze sessie?
- De belangrijkste juridische aspecten rondom suïcidepreventie
- Hoe om te gaan met het medisch beroepsgeheim in geval van suïcidaliteit
- Hoe op verantwoorde wijze een autonomie bevorderend beleid kan worden gevoerd
Het veiligheidsplan kan het risico op suïcidepogingen met 43% verminderen en volgens de richtlijnen zou elke suïcidale patiënt een veiligheidsplan moeten hebben. Deze korte interventie oogt simpel, maar kan uitdagend zijn om effectief toe te passen. Tips en oefeningen zullen aangeboden worden om de bruikbaarheid van het veiligheidsplan te vergroten. U leert o.a. passende coping strategieën te bedenken, toegang tot middelen te beperken, naasten te betrekken en patiënten te motiveren om het veiligheidsplan te benutten.
Wat heb je geleerd na het bijwonen van deze sessie?
- Je bent op de hoogte van de meest recente onderzoeksbevindingen over het veiligheidsplan
- Je leert hoe je je patiënt optimaal begeleidt bij het opstellen van het veiligheidsplan
- Je leert hoe je obstakels kunt overwinnen bij het betrekken van naasten en het structureel inzetten van het veiligheidsplan
In deze interactieve sessie ontdek je hoe psychologische risicofactoren bijdragen aan suïcidaliteit door een netwerk van factoren te bouwen met behulp van kaartjes. Elke kaartje vertegenwoordigt een belangrijk symptoom, zoals hopeloosheid, sociale isolatie of perfectionisme dat “aan” of “uit” kan staan. Door deze factoren visueel te verbinden, leer je de complexiteit van suïcidaliteit te begrijpen en te analyseren. Na afloop kun je deze kennis toepassen om risicofactoren in praktijkgerichte gesprekken of interventies te identificeren en aan te pakken.
Wat heb je geleerd na het bijwonen van deze sessie?
- Herkennen: Je deelnemer kan psychologische risicofactoren voor suïcidaliteit herkennen en benoemen, zoals hopeloosheid, sociale isolatie, en piekeren.
- Analyseren: Je kan uitleggen hoe deze risicofactoren met elkaar in verbinding staan binnen een netwerkmodel en hoe zij gezamenlijk suïcidaal gedrag kunnen beïnvloeden.
- Toepassen: Je kan de opgedane kennis gebruiken om een casus te analyseren door een netwerk van risicofactoren visueel in kaart te brengen en potentiële interventiepunten te identificeren.


